Co stolec mówi o zdrowiu? Kolor, kształt, zapach i sygnały z jelit, których nie wolno lekceważyć
Zmiany stolca często pojawiają się wcześniej niż ból czy inne wyraźne objawy. Medycyna nie traktuje ich jako wstydliwego detalu, lecz jako ważne narzędzie obserwacyjne. Kolor, kształt i zapach mogą wskazywać na zaburzenia trawienia, infekcje, choroby zapalne jelit, a czasem nawet na krwawienie z przewodu pokarmowego. Jak odróżnić normę od sygnału ostrzegawczego?
Stolec jako efekt złożonego procesu biologicznego
To, co widzimy w toalecie, jest końcowym etapem bardzo złożonego procesu. Pokarm przechodzi przez żołądek i jelita, gdzie podlega trawieniu enzymatycznemu, fermentacji bakteryjnej oraz wchłanianiu wody i składników odżywczych. Na wygląd stolca wpływają m.in.:
- tempo pasażu jelitowego;
- ilość i skład wydzielanej żółci;
- aktywność enzymów trzustkowych;
- skład mikrobioty jelitowej;
- stopień wchłaniania tłuszczów i węglowodanów.
Zaburzenie któregokolwiek z tych mechanizmów może prowadzić do zauważalnych zmian w konsystencji lub kolorze stolca.
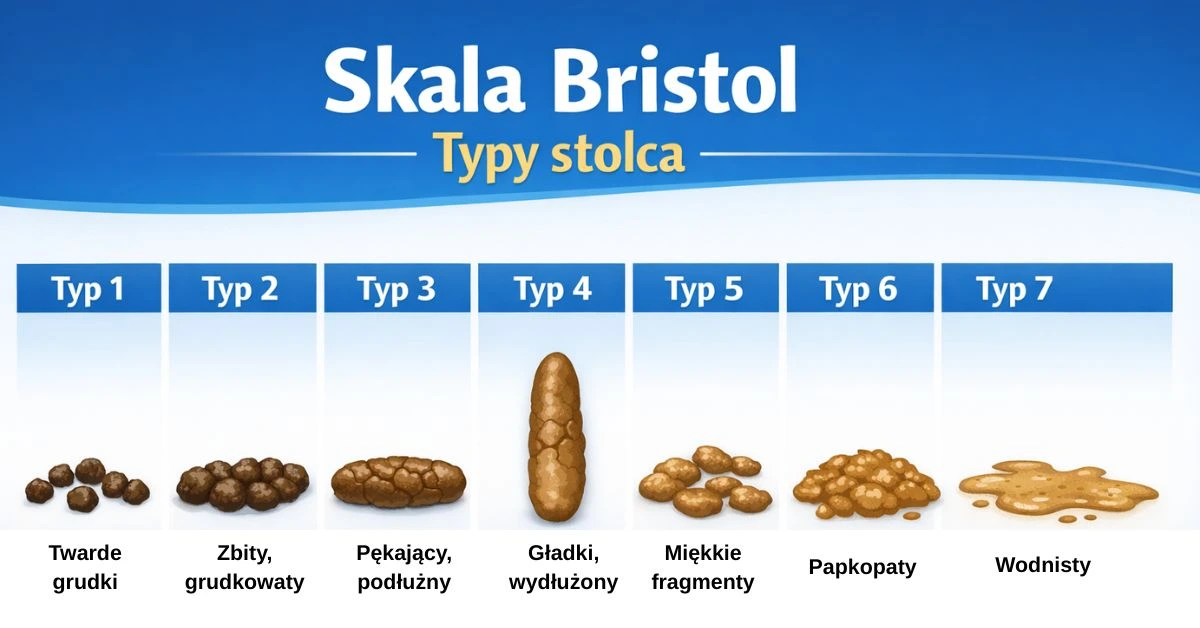
Skala Bristol – jak interpretować konsystencję stolca
Aby ujednolicić ocenę konsystencji stolca, w praktyce klinicznej stosuje się tzw. Bristolską skalę uformowania stolca — siedmiostopniową skalę opisującą jego wygląd i strukturę. Narzędzie to pozwala w prosty sposób ocenić tempo pasażu jelitowego oraz stopień wchłaniania wody w jelicie grubym. Skala nie służy do samodzielnego stawiania diagnoz, lecz stanowi punkt odniesienia w obserwacji pracy jelit.
Stolce typu 1 i 2, czyli bardzo twarde, grudkowate lub zbite w postaci nierównej „kiełbasy”, są typowe dla zaparć. Występują wtedy, gdy treść jelitowa przemieszcza się zbyt wolno, a jelito grube wchłania nadmierne ilości wody. Taki wzorzec wypróżnień często wiąże się z uczuciem niepełnego wypróżnienia, wzdęciami, nadmiernym oddawaniem gazów oraz koniecznością długiego przebywania w toalecie.
Do najczęstszych przyczyn przewlekłych zaparć należą niedostateczna podaż błonnika pokarmowego, zbyt mała ilość wypijanych płynów, ograniczona aktywność fizyczna, a także niektóre leki, w tym preparaty żelaza czy środki przeciwbólowe. Zaparcia mogą również towarzyszyć ciąży, chorobom odbytu, zespołowi jelita drażliwego lub zaburzeniom motoryki jelit. W części przypadków ich nasilenie zwiększa ból podczas wypróżniania, co prowadzi do odruchowego „wstrzymywania” stolca i dalszego pogłębiania problemu.
Stolce typu 3 i 4, czyli uformowane, miękkie i łatwe do oddania, uznawane są za najbardziej fizjologiczne. Taki wygląd świadczy o prawidłowym tempie pasażu jelitowego i odpowiednim nawodnieniu treści jelitowej. U osób zdrowych właśnie ten zakres konsystencji występuje najczęściej i nie jest związany z żadnymi dolegliwościami ze strony układu pokarmowego.
Z kolei stolce typu 5, 6 i 7 wskazują na przyspieszony pasaż jelitowy. W takich sytuacjach woda nie zdąży zostać wchłonięta, a stolec przybiera postać luźną lub wodnistą. Krótkotrwałe rozwolnienie bywa reakcją organizmu na dietę, stres lub alkohol, jednak utrzymujące się biegunki mogą świadczyć o infekcji przewodu pokarmowego, nietolerancjach pokarmowych, chorobach zapalnych jelit, działaniach niepożądanych leków (np. antybiotyków) lub następstwach leczenia chirurgicznego i radioterapii.
W praktyce klinicznej kluczowe znaczenie ma utrzymywanie się danego typu stolca w czasie, a nie pojedynczy epizod. Długotrwałe zaparcia lub biegunki, zwłaszcza jeśli towarzyszą im bóle brzucha, osłabienie, utrata masy ciała czy obecność krwi, zawsze wymagają konsultacji lekarskiej.
Skala Bristol w ocenie pracy jelit
Bristolska skala uformowania stolca nie jest wyłącznie narzędziem poglądowym. Współczesna gastroenterologia wykorzystuje ją jako element diagnostyczny w ocenie zaburzeń czynnościowych przewodu pokarmowego. Aktualne wytyczne oparte na Kryteriach Rzymskich IV zalecają uwzględnianie konsystencji i kształtu stolca w procesie rozpoznawania określonych jednostek chorobowych, zwłaszcza wtedy, gdy nie stwierdza się zmian organicznych w badaniach obrazowych i endoskopowych.
Na podstawie bristolskiej skali uformowania stolca możliwe jest kliniczne różnicowanie m.in.:
- zespołu jelita drażliwego (IBS);
- zaparcia czynnościowego;
- biegunki czynnościowej;
- zaparcia wywołanego stosowaniem opioidów.
W tych schorzeniach nie sam ból czy dyskomfort, lecz właśnie utrwalony wzorzec wypróżnień stanowi jedno z kluczowych kryteriów rozpoznania.
Zaparcie i biegunka czynnościowa w świetle skali Bristol
Zaparcie czynnościowe rozpoznaje się m.in. wtedy, gdy twardy, grudkowaty stolec (typ 1 i 2 według skali Bristol) występuje w ponad 25% wszystkich wypróżnień. Taki obraz świadczy o wydłużonym czasie pasażu jelitowego i nadmiernym wchłanianiu wody w okrężnicy. Podobny wzorzec obserwuje się w zaparciach wywołanych opioidami, gdzie zaburzenie motoryki jelit jest bezpośrednim skutkiem działania leków.
Biegunka czynnościowa charakteryzuje się natomiast przewagą luźnych lub wodnistych stolców (typ 6 i 7), również przekraczających 25% wszystkich defekacji. W tym przypadku pasaż jelitowy jest przyspieszony, a treść jelitowa nie ulega prawidłowemu zagęszczeniu.
Skala Bristol a podtypy zespołu jelita drażliwego (IBS)
W aktualnych Kryteriach Rzymskich IV z 2016 roku podział zespołu jelita drażliwego na podtypy opiera się wyłącznie na konsystencji stolca, ocenianej przy pomocy bristolskiej skali uformowania stolca. Co istotne, analiza dotyczy tylko stolców uznanych za nieprawidłowe, czyli typów 1, 2, 6 i 7. Stolce typu 3 i 4 nie są uwzględniane w klasyfikacji podtypów IBS.
Rzetelna ocena jest możliwa wyłącznie u pacjentów, którzy nie stosują leków przeczyszczających ani przeciwbiegunkowych, ponieważ preparaty te mogą istotnie zniekształcać obraz kliniczny.
Na tej podstawie wyróżnia się cztery postacie IBS:
- postać biegunkowa (IBS-D) – ponad 25% wypróżnień ma konsystencję typu 6 lub 7, a mniej niż 25% typ 1 lub 2;
- postać zaparciowa (IBS-C) – ponad 25% defekacji ma konsystencję typu 1 lub 2, a mniej niż 25% typ 6 lub 7;
- postać mieszana (IBS-M) – zarówno stolce typu 1 i 2, jak i typu 6 i 7 występują w ponad 25% wypróżnień;
- postać niezróżnicowana (IBS-U) – nie spełnia kryteriów żadnej z powyższych kategorii.
Taki podział ma znaczenie praktyczne, ponieważ strategia leczenia IBS różni się w zależności od dominującego typu wypróżnień.
Znaczenie kliniczne i ograniczenia skali
Posługiwanie się bristolską skalą uformowania stolca pozwala lekarzowi oszacować czas pasażu treści pokarmowej przez okrężnicę oraz ocenić regularność i efektywność wypróżnień. Skala ta jest powszechnie wykorzystywana zarówno w praktyce ambulatoryjnej, jak i w badaniach naukowych.
Jednocześnie należy zaznaczyć, że największe trudności diagnostyczne sprawia rozróżnienie między stolcem typu 2 i 3 (zaparciowy versus prawidłowy) oraz między typem 5 i 6 (prawidłowy versus biegunkowy). Granice te nie zawsze są ostre, a interpretacja wymaga uwzględnienia całego obrazu klinicznego pacjenta, a nie wyłącznie pojedynczego parametru.
Kolor stolca – mechanizmy i możliwe przyczyny
Kolor stolca nie jest przypadkowy i wbrew pozorom rzadko bywa wyłącznie efektem diety. W warunkach prawidłowych zależy on przede wszystkim od przemian żółci, tempa pasażu jelitowego oraz aktywności bakterii jelitowych. Każde zaburzenie na którymkolwiek z tych etapów — od wątroby i dróg żółciowych, przez trzustkę, aż po jelito grube — może prowadzić do widocznej zmiany barwy.
Warto przy tym podkreślić, że znaczenie diagnostyczne ma nie sam kolor, lecz jego utrzymywanie się w czasie oraz towarzyszące objawy, takie jak ból brzucha, osłabienie, gorączka, utrata masy ciała czy zmiana rytmu wypróżnień. Jednorazowa zmiana barwy stolca najczęściej wynika z diety lub przyjmowanych leków, natomiast powtarzalne lub narastające odchylenia od normy wymagają już większej uwagi.
Poniżej przedstawiono najczęstsze kolory stolca, ich fizjologiczne mechanizmy powstawania oraz sytuacje, w których mogą sygnalizować problem zdrowotny.
Brązowy – efekt prawidłowego metabolizmu żółci.
Brązowy kolor wynika z przemian bilirubiny w jelitach. To znak, że wątroba, drogi żółciowe i mikrobiota funkcjonują prawidłowo.
Czarny stolec – nie tylko krwawienie
Smolisty, czarny stolec może być objawem krwawienia z górnego odcinka przewodu pokarmowego, ponieważ krew ulega strawieniu. Jednocześnie podobne zabarwienie może pojawić się po suplementacji żelaza lub stosowaniu niektórych leków. Różnicę stanowi konsystencja i zapach — przy krwawieniu stolec bywa lepki i intensywnie cuchnący.
Czerwony i bordowy – lokalizacja ma znaczenie
Świeża krew zwykle pochodzi z dolnych partii przewodu pokarmowego, natomiast ciemniejszy, bordowy kolor może sugerować krwawienie z jelita grubego. Długotrwałe występowanie takiego objawu zawsze wymaga diagnostyki endoskopowej.
Jasny, gliniasty stolec
Brak barwników żółciowych prowadzi do bardzo jasnego koloru stolca. Może towarzyszyć chorobom wątroby, dróg żółciowych lub trzustki. Często pojawia się razem z ciemnym moczem i świądem skóry.
Zielony stolec – tempo kontra mikrobiota
Najczęściej jest wynikiem szybkiego pasażu jelitowego, gdy żółć nie zdąży zmienić barwy. Utrzymujący się zielony stolec może jednak świadczyć o infekcji jelitowej lub zaburzeniach flory bakteryjnej.
Konsystencja i struktura – więcej niż zaparcia i biegunka
Tłuste, błyszczące stolce, które unoszą się na wodzie i trudno je spłukać, mogą świadczyć o zaburzeniach trawienia tłuszczów. Taki objaw obserwuje się m.in. w chorobach trzustki, celiakii lub przy niedoborze enzymów trawiennych.
Obecność śluzu w stolcu bywa związana z podrażnieniem błony śluzowej jelit, infekcjami lub chorobami zapalnymi. W niewielkiej ilości może występować fizjologicznie, lecz jego nadmiar powinien skłonić do konsultacji lekarskiej.
Zapach stolca a procesy fermentacyjne
Zapach stolca zależy od gazów powstających podczas fermentacji bakteryjnej. Gwałtowna zmiana, zwłaszcza w kierunku bardzo intensywnego, gnilnego zapachu, może świadczyć o zaburzeniach mikrobioty jelitowej, infekcjach lub nietolerancjach pokarmowych.
W przewlekłych chorobach jelit zapach bywa jednym z pierwszych objawów, zanim pojawią się bóle czy utrata masy ciała.
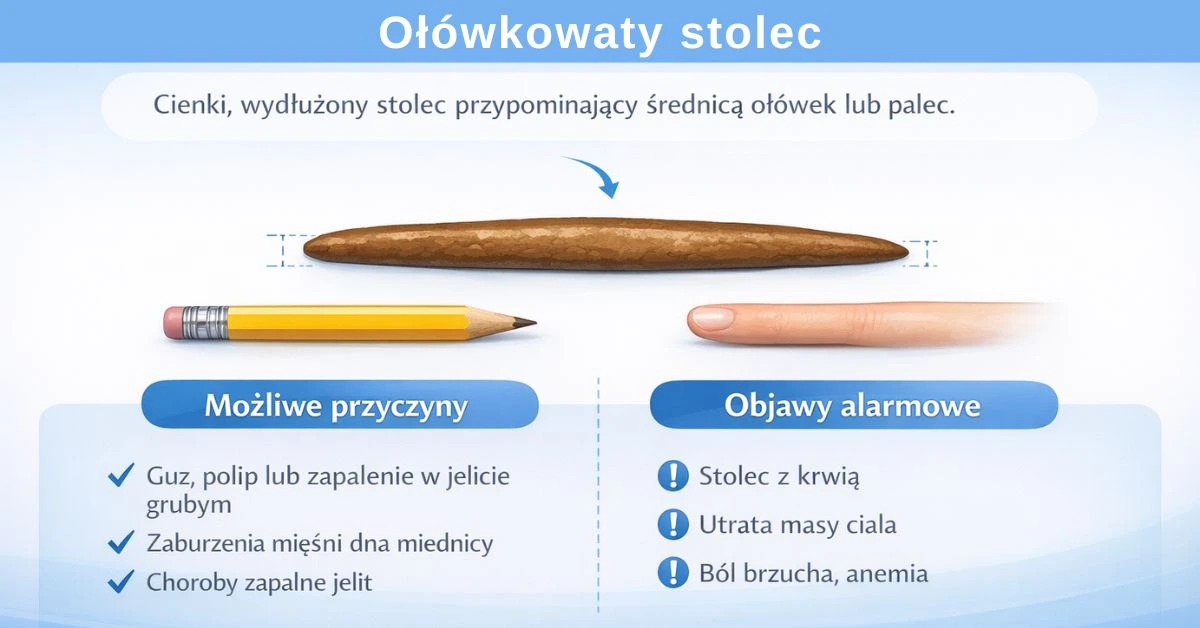
Ołówkowaty stolec – kiedy kształt ma znaczenie diagnostyczne
Ołówkowaty, cienki stolec — przypominający średnicą ołówek lub palec — nie jest odrębną kategorią w bristolskiej skali uformowania stolca, jednak w praktyce klinicznej bywa traktowany jako ważny objaw wymagający uwagi. Jego znaczenie nie wynika z konsystencji, lecz ze zmniejszonego światła jelita lub zaburzeń mechaniki wypróżniania.
Przemijające zwężenie stolca może pojawić się w sytuacjach całkowicie niegroźnych, takich jak silne napięcie mięśniowe, stres, przejściowe skurcze jelit czy epizody zaparcia. W takich przypadkach zmiana ma charakter krótkotrwały i ustępuje samoistnie.
Niepokój diagnostyczny budzi natomiast utrwalony, powtarzający się ołówkowaty stolec, zwłaszcza jeśli towarzyszą mu inne objawy ze strony przewodu pokarmowego. Taki obraz może sugerować:
- zwężenie światła jelita grubego spowodowane guzem, polipem lub zaawansowanym stanem zapalnym;
- przewlekłe choroby zapalne jelit prowadzące do zmian strukturalnych ściany jelita;
- zaburzenia defekacji związane z nieprawidłową pracą mięśni dna miednicy;
- niektóre postacie zespołu jelita drażliwego, w których dominują skurcze jelita.
Szczególną uwagę należy zwrócić na sytuacje, w których cienki stolec pojawia się nowo u osoby po 50. roku życia, utrzymuje się przez kilka tygodni lub współistnieje z krwią w stolcu, utratą masy ciała, niedokrwistością czy bólem brzucha. W takich przypadkach konieczna jest diagnostyka endoskopowa w celu wykluczenia chorób organicznych jelita grubego.
Kiedy obserwacja nie wystarcza
Lekarze zgodnie podkreślają, że niepokojące są nie pojedyncze zmiany, lecz utrwalone wzorce. Do objawów wymagających konsultacji należą:
- krwawienie z przewodu pokarmowego;
- przewlekła biegunka lub zaparcia trwające ponad kilka tygodni;
- niezamierzona utrata masy ciała;
- niedokrwistość, osłabienie, nocne poty;
- zmiany stolca u osób po 50. roku życia bez wcześniejszej historii jelitowej.
Podsumowanie
Stolec nie jest tematem wstydliwym — jest biologicznym komunikatem organizmu. Jego wygląd, kolor i zapach dostarczają informacji o procesach trawiennych, stanie jelit i pracy wątroby. Uważna, spokojna obserwacja pozwala wcześnie wychwycić nieprawidłowości, jednak ostateczną diagnozę zawsze powinien stawiać lekarz. Świadomość nie zastępuje leczenia, ale często pomaga je rozpocząć w odpowiednim momencie.
Bibliografia
- National Health Service (NHS) – What your poo says about your health
- Mayo Clinic – Stool color: When to worry
- Cleveland Clinic – Bowel Movements: What’s Normal and What’s Not
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK) – Symptoms & Causes of Digestive Diseases
- Lewis SJ, Heaton KW. Stool form scale as a useful guide to intestinal transit time. Scandinavian Journal of Gastroenterology, 1997
- Feldman M., Friedman LS., Brandt LJ. Sleisenger and Fordtran’s Gastrointestinal and Liver Disease. Elsevier